- Was ist das Patellaspitzensyndrom?
- Symptome des Patellaspitzensyndroms
- Ursachen des Patellaspitzensyndroms
- Diagnose: Wie erkennt der Arzt ein Patellaspitzensyndrom?
- Behandlung: Was hilft gegen Patellaspitzensyndrom?
- Welche Übungen helfen bei Patellaspitzensyndrom?
- Häufige Patientenfragen zum Patellaspitzensyndrom an Prof. Dr. Sven Ostermeier von der Gelenk-Klinik
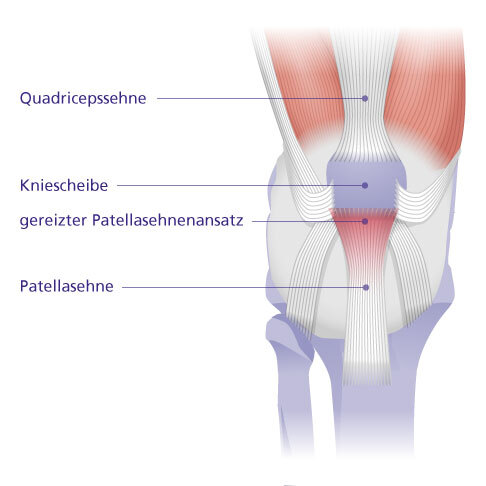 Das Patellaspitzensyndrom ist eine Erkrankung der Ansatzstelle der Patellasehne am Knochen. © Gelenk-Klinik
Das Patellaspitzensyndrom ist eine Erkrankung der Ansatzstelle der Patellasehne am Knochen. © Gelenk-Klinik
Das Patellaspitzensyndrom ist eine sport- oder überlastungsbedingte Reizung des Sehnenansatzes der Patellasehne. Man spricht auch von einer Insertionstendinopathie, also einer Erkrankung der Verbindungsstelle zwischen Sehne und Knochen. Etwa 79 % aller Erkrankungen der Patellasehne betreffen die Patellaspitze.
Besonders gefährdet sind junge Menschen zwischen 18 und 30 Jahren, deren Knie einer hohen Sprungbelastung ausgesetzt sind (z. B. Volleyballer, Basketballer). Eine beginnende Erkrankung der Patellaspitze lässt sich häufig gut durch konservative Maßnahmen wie Ruhigstellung, Stoßwellen- und Ultraschalltherapie oder Dehnübungen behandeln. Erst wenn die konservativen Maßnahmen ausgeschöpft sind, kommt eine Operation in Betracht.
Was ist das Patellaspitzensyndrom?
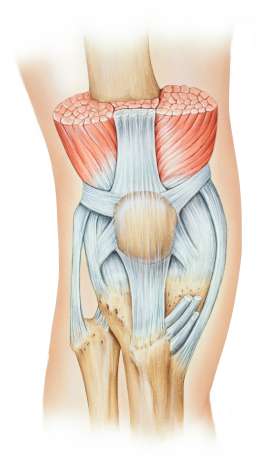 Die Patellasehne ist mit der von oben kommenden Sehne des Quadrizeps funktionell verbunden. © Istockphoto.com/MedicalArtInc
Die Patellasehne ist mit der von oben kommenden Sehne des Quadrizeps funktionell verbunden. © Istockphoto.com/MedicalArtInc
Synonyme zum Patellaspitzensyndrom:
- Springerknie
- Jumper‘s Knee
- Patellasehneninsertionstendinopathie
- PSS
Die Patellasehne ist nach der Achillessehne die zweitstärkste Sehne im menschlichen Körper. Sie verbindet den unteren Teil der Kniescheibe mit dem Schienbein. Ihre Fasern verlaufen oberflächlich über die Kniescheibe und sind mit den Fasern der von oben kommenden Sehne des Musculus quadriceps verbunden. Es besteht also eine funktionelle Verbindung zur Oberschenkelmuskulatur.
Wird der Quadrizepsmuskel im Oberschenkel permanent sehr stark gefordert, kommt es durch die Zugkräfte zur wiederholten Dehnung und mechanischen Überlastung der Patellasehne. Es entstehen kleinste Verletzungen (Mikrotraumen), die eine Reizung der Sehne verursachen. Da Sehnen über einen sehr langsamen Stoffwechsel verfügen, kann die Dauer der Heilung langwierig sein, vor allem bei unzureichender Regenerationszeit.
Symptome des Patellaspitzensyndroms
 Im fortgeschrittenen Stadium des Patellaspitzensyndrom treten bei jeglicher Belastung des Kniegelenks starke Schmerzen auf. Sport ist dann nicht mehr möglich. © Clement Coetzee/peopleimages.com, Adobe
Im fortgeschrittenen Stadium des Patellaspitzensyndrom treten bei jeglicher Belastung des Kniegelenks starke Schmerzen auf. Sport ist dann nicht mehr möglich. © Clement Coetzee/peopleimages.com, Adobe
Menschen mit Patellaspitzensyndrom verspüren Schmerzen im Bereich der unteren Kniescheibe, die sich bei Belastung verstärken. Das Kniegelenk ist druckempfindlich. Gelegentlich kann eine leichte Schwellung auftreten.
Zu Beginn der Erkrankung sind die Knieschmerzen eher diffus und treten vor allem nach einer sportlichen Belastung auf. Die Beschwerden sind kaum von anderen Knieerkrankungen zu unterscheiden. Später entstehen die Schmerzen bereits bei Beginn der Aktivität, klingen nach dem Aufwärmen jedoch wieder ab. Erst in fortgeschrittenen Stadien ist Sport nicht mehr möglich. Sehr schwere Verläufe schränken den Betroffenen auch bei alltäglichen Tätigkeiten ein. Bleibt das Patellaspitzensyndrom über einen langen Zeitraum unbehandelt, kann die Sehne sogar reißen (Patellasehnenriss).
Ursachen des Patellaspitzensyndroms
 Sportler, die viel springen, sind anfällig für eine schmerzhafte Reizung des Patellasehnenansatzes. © .shock, Fotolia
Sportler, die viel springen, sind anfällig für eine schmerzhafte Reizung des Patellasehnenansatzes. © .shock, Fotolia
Risikofaktoren:
- hohe Sprungbelastung
- muskuläre Ungleichgewichte
- schlecht trainierte Oberschenkelmuskulatur
- Übergewicht
- Trainingsfehler
- Bodenbeschaffenheit (sehr harter Untergrund)
- ungeeignetes Schuhwerk
- Bindegewebsschwäche
- Patella alta
- Beinlängendifferenzen
- Fehlstellung von Fuß-, Sprung- oder Kniegelenken
Ein wesentlicher Faktor bei der Entstehung des Patellaspitzensyndroms scheint die repetitive Sprungbelastung zu sein. Menschen mit Patellaspitzensyndrom sind vor allem in Sportarten zu finden, in denen kurze, wiederholte und maximale Muskelanspannungen der Oberschenkelmuskulatur notwendig sind. Etwa 2/3 aller Patienten mit Patellasehnenproblemen spielen Fußball oder Volleyball. Aber auch Basketballer sind häufig vom Patellaspitzensyndrom betroffen.
Die Forschung konnte zudem belegen, dass das Risiko, an einem Patellaspitzensyndrom zu erkranken, mit der Anzahl absolvierter Trainings pro Woche steigt. Betroffen sind häufig Hobbysportler, die im untrainierten Zustand ein zu hohes Trainingspensum absolvieren. Aber auch im Profisport ist die Erkrankung der Patellasehne weit verbreitet.
Diagnose: Wie erkennt der Arzt ein Patellaspitzensyndrom?
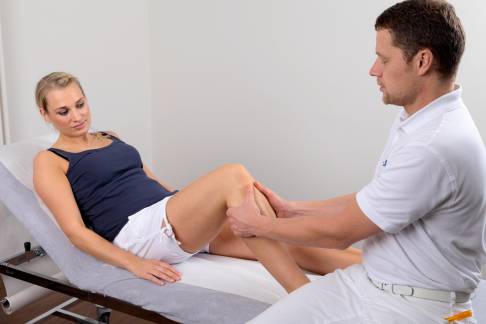
 Der Orthopäde untersucht die Kniescheibe und die Patellasehne bei Beugung und Streckung des Kniegelenks. © Gelenk-Klinik
Der Orthopäde untersucht die Kniescheibe und die Patellasehne bei Beugung und Streckung des Kniegelenks. © Gelenk-Klinik
Zu Beginn der Diagnose erfolgt ein ausführliches Arzt-Patienten-Gespräch, aus dem der Arzt erste Erkenntnisse über die Beschwerden gewinnt. Es folgt eine körperliche Untersuchung, bei der die Druckschmerzhaftigkeit der Patellasehne getestet wird. Der Kniespezialist achtet auf Auffälligkeiten wie Rötungen, Schwellungen, Verhärtungen oder eine Fehlstellung der Kniescheibe.
Zur Sicherung der Diagnose stehen dem Arzt verschiedene bildgebende Verfahren zur Verfügung. Im Ultraschall ist meist eine Verdickung der Patellasehne sichtbar. In fortgeschrittenen Stadien ist der Sehnenansatz zudem kalzifiziert, es hat sich also Kalk abgelagert. Diese Kalkablagerungen sind oft auch im Röntgen nachweisbar, das für die Diagnose des Patellaspitzensyndroms allerdings eine untergeordnete Rolle spielt, da das Röntgenbild alleine die Erkrankung nicht zuverlässig darstellen kann. Möglicherweise wird der Arzt ein CT oder eine MRT veranlassen, um Veränderungen der Patellasehne sichtbar zu machen.
Differentialdiagnosen
Es gibt einige Erkrankungen, die ähnliche Symptome wie das Patellaspitzensyndrom hervorrufen können. Diese muss der behandelnde Orthopäde im Rahmen der Differentialdiagnose abgrenzen:
- Knorpelschaden (Chondromalacia patellae)
- Schleimbeutelentzündung (Bursitis praepatellaris)
- Morbus Sinding-Larsen-Johansson
- Morbus Osgood-Schlatter
- Falte in der Gelenkschleimhaut (Plica mediopatellaris)
- Entzündung des Hoffa-Fettkörpers
- Stressfraktur
Behandlung: Was hilft gegen Patellaspitzensyndrom?
Im Anfangsstadium lässt sich das Patellaspitzensyndrom meist sehr gut konservativ behandeln. Wir empfehlen eine kurzfristige Sportpause beziehungsweise Reduzierung des Trainingspensums. Bei geringen Beschwerden ist häufig eine Ruhigstellung mit Bandage (z. B. Kasseler Patellasehnenbandage) oder Tapeverband während der sportlichen Belastung ausreichend. Wärmen Sie Ihre Oberschenkelmuskulatur vor dem Sport gut auf, eventuell mit einer zusätzlichen Wärmeanwendung. Nach dem Sport sollten Sie Ihr Kniegelenk kühlen, um Schmerzen zu reduzieren.
 Kasseler Patellasehnenbandage bei sportlicher Belastung. © ChiccoDodiFC, Adobe
Kasseler Patellasehnenbandage bei sportlicher Belastung. © ChiccoDodiFC, Adobe
Weitere konservative Maßnahmen zur Therapie des Patellaspitzensyndroms sind:
- Stoßwellentherapie,
- Wechselbäder,
- Iontophorese,
- Ultraschallanwendungen und
- Dehnübungen.
Bei den krankengymnastischen Übungsbehandlungen ist exzentrisches Muskeltraining hervorzuheben. Eine weitere moderne Therapieform stellt die Lasertherapie dar. Dabei wird mithilfe von hochenergetischem Laserlicht die Heilung des Sehnengewebes unterstützt. Von Kortisoninjektionen ist abzusehen, da sie die Patellasehne schädigen können und meist nur kurzfristig die Schmerzen lindern. Stattdessen sind Medikamente aus der Gruppe der nichtsteroidalen Antirheumatika zu bevorzugen, die als Tabletten eingenommen oder als Salbe lokal aufgetragen werden. Dazu gehören beispielsweise Wirkstoffe wie Diclofenac oder Ibuprofen.
Zudem sollten Risikofaktoren, die zur Überlastung der Patellasehne führen, ausgeschaltet werden. Dazu zählen beispielsweise Fußfehlstellungen, die man mittels Einlagentherapie behandeln kann.
In fortgeschrittenen Stadien, also wenn Sportbelastungen nur unter Schmerzen möglich sind oder bereits alltägliche Belastungen schmerzen, ist eine Trainingspause angebracht. Führen konservative Maßnahmen nicht mehr zu einer ausreichenden Besserung der Beschwerden, sollte eine Operation in Erwägung gezogen werden. Diese erfolgt wenn möglich arthroskopisch. Dabei entfernt der Operateur Kalkablagerungen und Wundmaterial an der Sehnenrückseite.
Externer Inhalt von youtube.com
Welche Übungen helfen bei Patellaspitzensyndrom?
Übung 1: Im Sitzen mit dem Fuß den Boden wischen
 Übung 1: Im Sitzen mit dem Fuß den "Boden wischen". © Gelenk-Klinik
Übung 1: Im Sitzen mit dem Fuß den "Boden wischen". © Gelenk-Klinik
Diese Übung kräftigt die gelenkführende Muskulatur, verbessert die Koordination und erhöht die Beweglichkeit des Kniegelenks.
Ausgangsstellung: Sie sitzen auf einem Hocker. Der Fuß steht mit angewinkeltem Bein auf einem Tuch, das den Boden bedeckt.
Durchführung: Beginnen Sie durch Ausstrecken und Anziehen des Beines im Kniegelenk den Boden mit dem Fuß zu „wischen“. Bewegen Sie das Tuch dabei gleichmäßig vor und zurück. Wichtig ist es, den Kontakt zum Boden nicht zu verlieren. Sie können diese Übung auch im Stehen ausführen, wenn Sie sich sicher fühlen.
Dauer: Mit jedem Fuß ca. 1 Minute “wischen”.
Übung 2: Dehnung des Musculus quadriceps
 Übung zur Dehnung des Oberschenkelmuskels (Quadrizeps) im Liegen. © Gelenk-Klinik
Übung zur Dehnung des Oberschenkelmuskels (Quadrizeps) im Liegen. © Gelenk-Klinik
Ausgangsstellung: Bauchlage auf Matte. Das zu dehnende Bein wird am Sprunggelenk gegriffen. Fällt Ihnen dies zu schwer, können Sie einen Gürtel oder ein Handtuch als Armverlängerung nutzen.
Durchführung: Drücken Sie das Becken in den Boden. Spannen Sie die Gesäßmuskulatur an. Nun ziehen Sie das betroffene Bein mit der Hand oder einem Handtuch/Gürtel Richtung Gesäß, bis ein deutliches Spannungsgefühl in der Vorderseite des Oberschenkels entsteht. Vermeiden Sie dabei ein Hohlkreuz.
Die Dehnung sollten Sie mindestens 60 Sekunden halten und 2- bis 3-mal wiederholen. Machen Sie zwischen jedem Satz 30 Sekunden Pause. Absolvieren Sie die Übung an 2 bis 3 Tagen pro Woche.
Übung 2a: Alternative im Stand mit Handtuch:
 Übung zur Dehnung des Oberschenkelmuskels (Quadrizeps), der wesentlich zur Stabilisierung des Kniegelenks beiträgt. © Gelenk-Klinik
Übung zur Dehnung des Oberschenkelmuskels (Quadrizeps), der wesentlich zur Stabilisierung des Kniegelenks beiträgt. © Gelenk-Klinik
Ausgangsstellung: Stand mit geradem Oberkörper auf einem Bein. Bei Gleichgewichtsproblemen können Sie sich an der Wand oder an einer Stuhllehne festhalten.
Ausführung: Umwickeln Sie das zu dehnende Bein am Sprunggelenk mit einem Handtuch und ziehen sie den Fuß Richtung Gesäß, bis ein deutliches Spannungsgefühl im vorderen Oberschenkel entsteht. Vermeiden Sie ein Hohlkreuz.
Halten Sie die Dehnung jeweils 30–60 Sekunden und führen Sie 3 Wiederholungen durch.
Übung 3: Wandsitzen mit dem Gymnastikball
 Übung: Das Herunterrollen an der Wand mit dem Gymnastikball kräftigt den Oberschenkel und reduziert Knieschmerzen. © Gelenk-Klinik.de
Übung: Das Herunterrollen an der Wand mit dem Gymnastikball kräftigt den Oberschenkel und reduziert Knieschmerzen. © Gelenk-Klinik.de
Ausgangsstellung: Stand vor einer Wand. Der Ball ist zwischen Wand und Rücken eingeklemmt. Die Beine sind gestreckt und die Füße stehen ein kleines Stück vor den Knien.
Durchführung: Rollen Sie sehr langsam die Wand hinunter. Im Hinunterrollen liegt der Schwerpunkt der Übung. Der Beugewinkel im Kniegelenk sollte dabei 40 Grad nicht überschreiten. Achten Sie auf eine gerade Beinachse: Die Knie sollten während der Übung nicht nach innen fallen. Anschließend rollen Sie wieder nach oben.
Wiederholen Sie die Übung 10-mal und führen Sie 2 bis 3 Sätze durch. Zwischen jedem Satz sollten Sie etwa 1 Minute Pause machen. Absolvieren Sie die Übung an 2 bis 3 Tagen pro Woche.
Häufige Patientenfragen zum Patellaspitzensyndrom an Prof. Dr. Sven Ostermeier von der Gelenk-Klinik Freiburg
Wie lange darf man mit Patellaspitzensyndrom keinen Sport machen?
Mit einem Patellaspitzensyndrom sollten Sie den Trainingsumfang und die -intensität reduzieren, müssen aber nicht vollständig auf Sport verzichten. Gerade im Anfangsstadium sind leichte sportliche Aktivitäten mit reduzierter Sprungbelastung möglich. Verschlimmern sich die Beschwerden oder bestehen sie bereits über einen längeren Zeitraum, ist eine Sportpause angebracht. Diese kann mitunter sehr langwierig sein, wenn die Erkrankung bereits weit fortgeschritten ist. Etwa 1/3 aller Patienten mit Patellaspitzensyndrom fallen mehr als 6 Monate aus. Fast die Hälfte der Betroffenen erreicht nach einem Jahr nicht wieder das ursprüngliche Aktivitätsniveau.
Wie lange dauert die Krankschreibung bei Patellaspitzensyndrom?
Das Patellaspitzensyndrom ist eine schwere und kompliziert zu behandelnde Erkrankung. Daher sollte eine ausreichende Dauer der Krankschreibung angestrebt werden, um sicherzugehen, dass die Schädigung der Sehnenansatzstelle vollständig ausgeheilt ist. Dies ist vor allem bei körperlich arbeitenden Menschen der Fall. Sie benötigen häufig eine Krankschreibung für mindestens einen Monat. Wer am Schreibtisch arbeitet, darf meist nach spätestens zwei Wochen in den Job zurückkehren.
Welche Salbe hilft bei Patellaspitzensyndrom?
Bei einem Patellaspitzensyndrom können Salben oder kühlende Gels unterstützend zur medikamentösen Schmerztherapie angewendet werden. Geeignet sind Wirkstoffe aus der Gruppe der nichtsteroidalen Antirheumatika wie z. B. Ibuprofen oder Diclofenac. Aber auch pflanzliche Wirkstoffe wie Arnika können einen schmerzlindernden Effekt haben.
Welcher Sport eignet sich bei Patellaspitzensyndrom?
Patienten mit Patellaspitzensyndrom sollten auf Sportarten mit Sprungbelastungen verzichten. Stattdessen eignen sich gelenkschonende Aktivitäten wie Radfahren oder Gymnastik. Regelmäßige Dehnübungen für die Oberschenkelmuskulatur reduzieren Spannungen an der Kniescheibe und beschleunigen die Heilung.
Welcher Arzt behandelt ein Patellaspitzensyndrom?
Bei Knieschmerzen und Verdacht auf Patellaspitzensyndrom sollten Sie einen Facharzt für Orthopädie oder einen Sportmediziner aufsuchen. Er ist auf die Behandlung des Bewegungsapparates spezialisiert und verfügt über ausreichend Erfahrung, um ein Patellaspitzensyndrom zuverlässig zu diagnostizieren.
Darf ich mit Patellaspitzensyndrom Auto fahren?
Wenn Sie Ihr Kniegelenk uneingeschränkt belasten können, dürfen Sie mit einem Patellaspitzensyndrom auch Auto fahren. Bei sehr starken Schmerzen oder Bewegungseinschränkungen sollten Sie sich nicht hinters Steuer setzen, da die Fahrsicherheit beeinträchtigt sein kann.
Kann das Patellaspitzensyndrom beidseits auftreten?
Ja, in etwa 20 bis 30 % der Fälle sind beide Knie gleichzeitig von einem Patellaspitzensyndrom betroffen.
Kann nach einer Kreuzband-OP ein Patellaspitzensyndrom auftreten?
Da für eine Kreuzbandplastik häufig ein Teil der Patellasehne verwendet wird, kommt es nach der Operation möglicherweise zu Schmerzen im Bereich der unteren Kniescheibe. Ob eine solche Operation auch ein Patellaspitzensyndrom auslösen kann, ist bisher nicht wissenschaftlich belegt.
Wie kann ich einem Patellaspitzensyndrom vorbeugen?
Um einem Patellaspitzensyndrom vorzubeugen, sollten Sie sich vor dem Sport ausreichend aufwärmen. Führen Sie regelmäßig Dehnübungen für die Oberschenkelmuskulatur durch und stärken Sie Ihre Beinmuskulatur. Beim Training sollten Sie Belastungsspitzen vermeiden und auf die richtige Technik achten. Beginnen Sie langsam und steigern Sie die Intensität schrittweise. Tragen Sie gut sitzendes Schuhwerk mit ausreichender Dämpfung. Zudem sollten Ihre Beinachsen gerade ausgerichtet sein. Bitten Sie im Zweifel einen Orthopäden um Rat.
Literaturangaben
- de Bruin, E. D., Mangold, S., & Menzi, C. (2003). Evidenzbasierte Beurteilung der konservativen Behandlungsmöglichkeiten des Patellaspitzensyndroms. Sportverletzung· Sportschaden, 17(04), 165–170.
- Ferretti, A. (1986): Epidemiology of jumper's knee. Sports Med 3. 289–295.
- Fröhlich, C. (2019). Was ist das Patellaspitzensyndrom (Syn. Jumpers Knee, Springerknie)? Gesundheit.
- Lee, D.W., Kim, J.G., Kim, T.M., Kim, D.H. (2018): Refractory patellar tendinopathy treated by arthroscopic decortication of the inferior patellar pole in athletes: Mid-term outcomes. Knee, 25(3): 499–506.
- Lohrer, H., Schöll, J., & Arentz, S. (2002). Achillodynie und Patellaspitzensyndrom – Ergebnisse der Behandlung austherapierter, chronischer Fälle mit radialen Stoßwellen. Sportverletzung· Sportschaden, 16(03), 108–114.
- Malliaras, P., Cook, J., Purdam, C., Rio E. (2015): Patellar Tendinopathy: Clinical Diagnosis, Load Management and Advice for Challenging Case Presentatations. J Orthop Sports Phys Ther; 45(11): 887–98.
- Martens, M., Wouters, P., Burssens, A., Mulier, J.C. (1982): Patellar Tendinitis: Pathology and results of treatment. Acta Orthop Scand 53, 445–450.
- Müller, R. (2011). Manualtherapie bei Insertionstendinosen: Fersensporn, Patellaspitzensyndrom, Tennisellenbogen, Schultersteife. MMW-Fortschritte der Medizin, 153(1-2), 34–36.
- Pestka, J.M., Lang, G., Maier, D., Südkamp, N.P., Ogon, P., Izadpanah, K. (2018): Arthroscopic patellar release allows timely return to performance in professional and amateur athletes with chronic patellar tendinopathy. Knee Surg Sports Traumatol Arthrosc., 26(12): 3553–3559.